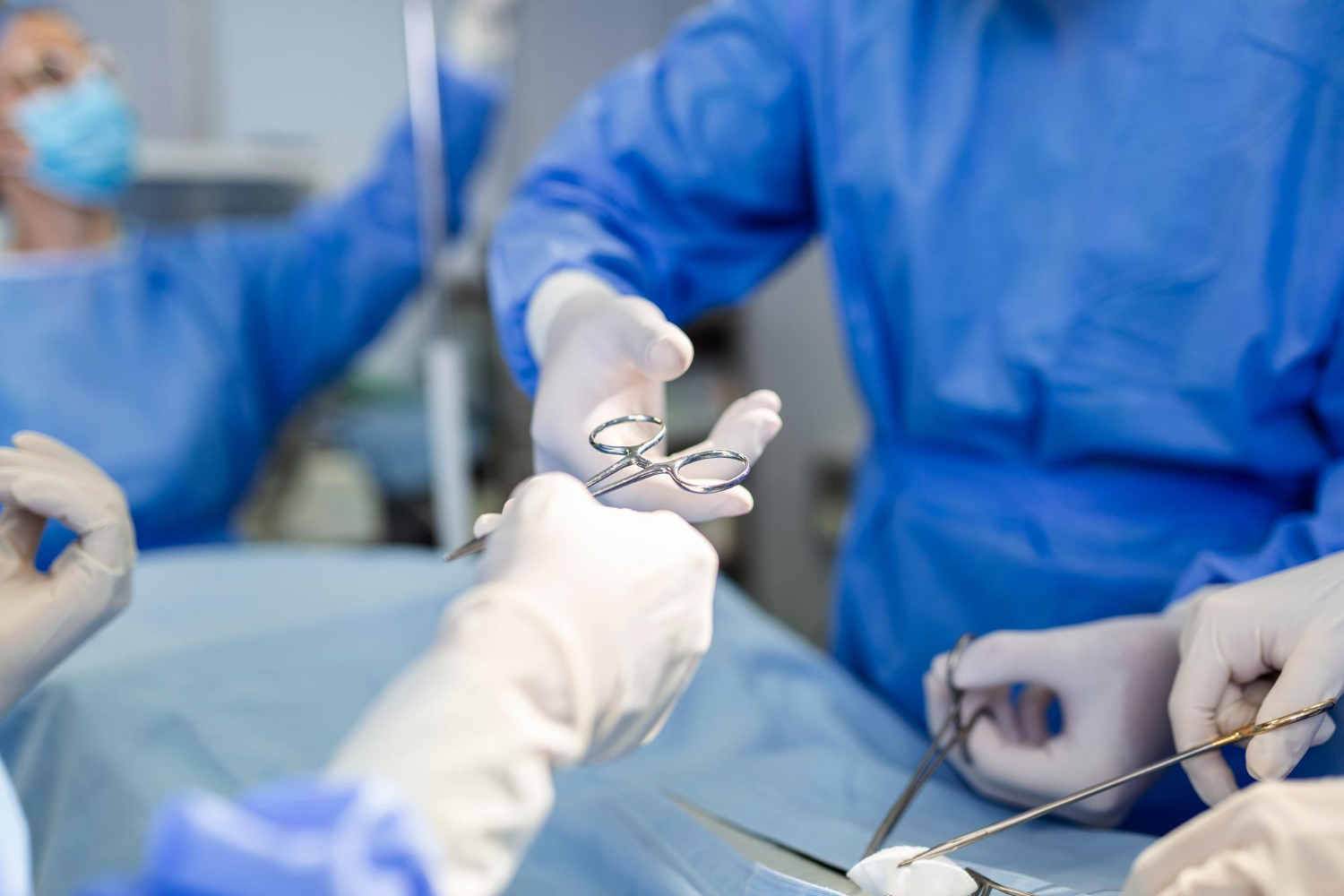
Μεγάλη πρόοδο πραγματοποιεί τα τελευταία χρόνια η πατρίδα μας στον τομέα των μεταμοσχεύσεων και της δωρεάς οργάνων, καθώς από ουραγός της ευρωπαϊκής ένωσης κατάφερε να αντιστρέψει την επίδοσή της την τελευταία 5ετία και να ξεπεράσει σε απόλυτο αριθμό το 50% των μεταμοσχεύσεων στην ΕΕ. Η ύψιστη ανιδιοτελής προσφορά της μεταμοσχεύσεις οργάνων σε έναν απόλυτα άγνωστο λήπτη μετουσιώνει τον πόνο της απώλειας σε ζωή και από το απόλυτα κακό προκύπτει το απόλυτα καλό, όπως λέει χαρακτηριστικά ο Ηρακλής Τσαγκάρης, Διευθυντής Β΄ Κλινικής Εντατικής Θεραπείας στο νοσοκομείο «Αττικόν» και Επιστημονικός Υπεύθυνος του Προγράμματος Μεταμόσχευσης Πνευμόνων.
της Αλεξίας Σβώλου
Η μεταμόσχευση οργάνων είναι μία δύσκολη, λεπτή και ζωτικής σημασίας ιατρική πράξη, μία πολύπλοκη διαδικασία η οποία γίνεται εφικτή από την δωρεά οργάνων από ζωντανό ή πτωματικό δότη και η χώρα μας σ’ αυτόν τον τομέα ήταν για πολλά χρόνια ουραγός στην Ευρώπη λόγω και της έλλειψης μοσχευμάτων αλλά και πολλών λειτουργικών προβλημάτων στο επίπεδο του νοσοκομειακού συντονισμού. Όσο μεγαλοπρεπής, ανιδιοτελής και θαυμαστή είναι η ιδέα της δωρεάς οργάνων, τόσο πολύπλοκη και διαλειτουργική είναι η διαδικασία και πρέπει να υπάρχει εξαιρετική συνεννόηση πολλών μεμονωμένων τμημάτων στα νοσοκομεία και άριστη συνερασία με τον Εθνικό Οργανισμό Μεταμοσχεύσεων για να μπορέσει η ιδέα να γίνει πράξη.
Πολυεπίπεδη πρόοδος έχει συντελεστεί στις μεταμοσχεύσεις
Όπως επισημαίνει ο πρόεδρος του Εθνικού Οργανισμού Μεταμοσχεύσεων, Καθηγητής Ιατρικής ΕΚΠΑ, Δ/ντής Πανεπιστημιακής Γαστρεντερολογικής Κλινικής και Δ/ντής Μονάδας Μεταμόσχευσης Ήπατος στο Λαϊκό νοσοκομείο, Γιώργος Παπαθεοδωρίδης,
η Ελλάδα κατέγραψε μεγάλη πρόοδο ειδικά στους τομείς του συντονισμού και της διαλειτουργικότητας, ενώ οι Έλληνες εδώ και αρκετά χρόνια είναι πολύ πιο δεκτικοί στην δωρεά οργάνων. Πιο δεκτικοί κι από ότι νομίζουν πολλοί…
Πώς το κακό μετουσιώνεται σε καλό
Όπως συμβαίνει σε όλες τις περιπτώσεις στη ζωή για να προκύψει κάτι καλό από κάτι κακό, προηγείται η κακή είδηση που μάς σοκάρει όλους και η τελευταία κακή είδηση που μούδιασε το Πανελλήνιο ήταν ο τραγικός χαμός του μικρού Άγγελου, του παιδιού που υπέστη βάναυση κακοποίηση από τη μητέρα του και τον σύντροφό της και έμεινε εγκεφαλικά νεκρός στην ΜΕΘ.
Μετά την οργή, το μούδιασμα, την παγωμάρα για τον άτυχο Άγγελο που έχασε τη μάχη, προέκυψε η δωρεά των οργάνων του σαν πρόταση από την οικογένεια από την πλευρά του βιολογικού του πατέρα και τα όργανα του αγοριού έδωσαν ζωή σε δύο ανθρώπους, με την καρδούλα του να μεταμοσχεύεται σε ένα παιδί στο Βερολίνο και έναν ενήλικα να λαμβάνει τα δύο νεφρά του άτυχου Αγγέλου.
Το ελληνικό ρεκόρ στις μεταμοσχεύσεις του 2024
Αυτή η τραγωδία που ήταν άγρια και σοκαριστική και θα μάς προκαλεί για πάντα μια παγωμάρα στην καρδιά- η σκέψη ότι υπάρχουν υπ-άνθρωποι ανάμεσά μας που κακοποιούν τόσο βάναυσα παιδιά-έφερε όπως ήταν αναμενόμενο ξανά στο προσκήνιο την ιδέα της δωρεάς οργάνων και την πράξη της μεταμόσχευσης. Μέσα από απώλειες ανθρώπων και πάντα μια τραγική ιστορία να συνοδεύει κάθε μεταμόσχευση, η πατρίδα μας άνοιξε βήμα κι έφτασε το 2024 να καταγράψει ιστορικό ρεκόρ στην δωρεά οργάνων και τις μεταμοσχεύσεις. Οι αριθμοί είναι εντυπωσιακοί!: Από 111 πτωματικούς δότες, ανθρώπους δηλαδή που έμειναν εγκεφαλικά νεκροί- έγιναν 243 μεταμοσχεύσεις συμπαγών οργάνων, ενώ από 106 ζώντες δότες αντίστοιχος αριθμός ανθρώπων έλαβε ένα όργανο, με αυτό συνήθως να είναι το νεφρό, όπως εξηγεί ο Ηρακλής Τσαγκάρης, Διευθυντής Β΄Κλινικής Εντατικής Θεραπείας στο νοσοκομείο «Αττικόν» και Επιστημονικός Υπεύθυνος του Προγράμματος Μεταμόσχευσης Πνευμόνων.
Ο κομβικός ρόλος του Ωνασείου, του ΩΕΜΕΚ και του Ιδρύματος Ωνάση
Το Ωνάσειο Εθνικό Μεταμοσχευτικό Κέντρο ΩΕΜΕΚ διαδραματίζει κομβικό ρόλο στην πορεία και το μέλλον των μεταμοσχεύσεων στην Ελλάδα. Θα είναι ένα υπερσύγχρονο κατασκευαστικό έργο συνολικού προϋπολογισμού 100.000.000 €, είναι εξοπλισμένο με τεχνολογία αιχμής αξίας άνω των 30.000. Η δημιουργία του θα δώσει άλλη πνοή στις μεταμοσχεύσεις και όλες οι μεταμοσχεύσεις θα γίνονται πλέον στην Ελλάδα. Θυμίζουμε ότι η χώρα μας δεν πραγματοποιεί μεταμοσχεύσεις πνευμόνων σε παιδιά και πως οι μεταμοσχεύσεις πνεύμονα σε ενήλικους ξεκίνησαν ξανά το 2020.
Πέντε προγράμματα μεταμοσχεύσεων στην πατρίδα μας
Όπως εξηγεί ο Ηρακλής Τσαγκάρης στην πατρίδα μας έχουμε πλέον πέντε προγράμματα για μεταμόσχευση νεφρών, δύο προγράμματα για μεταμόσχευση ήπατος και ένα πρόγραμμα για μεταμόσχευση πνευμόνων και καρδιάς που εδράζονται στο Ωνάσειο. Οι άνθρωποι που έχουν ανεπάρκεια ενός οργάνου και πρέπει να μεταμοσχευθούν για να μπορέσουν να ζήσουν εντάσσονται σε μία λίστα, υπό αυστηρές προϋποθέσεις, που σχετίζονται με την ιατρική τους κατάσταση. Σην πατρίδα μας έχουμε περισσότερα από 8000 άτομα τα οποία κάνουν αιμοκάθαρση έχουν δηλαδή νεφρική ανεπάρκεια τελικού σταδίου. Απ’ αυτούς οι 1200 ασθενείς βρίσκονται σε λίστα για μεταμόσχευση νεφρού και περίπου 250 μεταμοσχεύσεις νεφρού γίνονται κάθε χρόνο. Στην μεταμόσχευση ισχύει αυτό που επιβάλλει και η κοινή λογική ότι τα παιδικά όργανα δίνονται σε παιδιά και εφήβους και τα όργανα των ηλικιωμένων δίνονται κυρίως σε ανθρώπους μεγαλύτερης ηλικίας γιατί είναι γηρασμένα. Η ηλικία του δότη και του λήπτη πρέπει να είναι κάπως συναφείς για να είναι και καλύτερη η έκβαση.
Ο Εθνικός Οργανισμός Μεταμοσχεύσεων
Η μεταμόρφωση της Ελλάδας στον τομέα των μεταμοσχεύσεων έχει την σφραγίδα του Εθνικού Οργανισμού Μεταμοσχεύσεων στο site του οποίου μπορεί οποιοσδήποτε άνθρωπος το επιθυμεί να μπει και να δηλώσει την πρόθεσή του να γίνει δωρητής οργάνων. Η διαδικασία είναι απλή και ο καθένας μας μπορεί να μπει με τους κωδικούς taxis.
Ιστορική αναδρομή για τις μεταμοσχεύσεις
Οι μεταμοσχεύσεις στην Ελλάδα έχουν γράψει ιστορία 57 ετών η πρώτη μεταμόσχευση νεφρού από πτωματικό δότη έγινε το 1968 στη Θεσσαλονίκη, ενώ ακολούθησε αντίστοιχη επέμβαση στην Αθήνα το 1971. Το 1989 έγινε η πρώτη διπλή μεταμόσχευση νεφρού και παγκρέατος, ακολούθησε το 1990 η πρώτη μεταμόσχευση ήπατος και την ίδια χρονιά έγινε στο νοσοκομείο «Υγεία» η πρώτη μεταμόσχευση καρδιάς από τον καθηγητή Γρηγόρη Σκαλκέα. Την ίδια χρονιά δημιουργήθηκε στον Ευαγγελισμό το πρώτο πρόγραμμα μεταμοσχεύσεων καρδιάς. Το 1992 έγινε η πρώτη μεταμόσχευση πνεύμονα και την ίδια χρονιά έγινε και η πρώτη διπλή μεταμόσχευση καρδιάς και πνεύμονα. Από εκεί και πέρα συντελέστηκε ταχύτατη επιστημονική πρόοδος. Την ίδια χρονιά (1992) έγινε επίσης η πρώτη διπλή μεταμόσχευση ήπατος και νεφρών και το 1993 η πρώτη διπλή μεταμόσχευση ήπατος και παγκρέατος. Οι διπλές μεταμοσχεύσεις είναι ακόμα πιο σύνθετες διαδικασίες και οι μεταμοσχεύσεις καρδιάς και πνευμόνων είναι από τις πιο λεπτές επεμβάσεις γιατί αν για παράδειγμα τις συγκρίνουμε με την μεταμόσχευση νεφρού, η αποτυχία της μεταμόσχευσης οδηγεί στο θάνατο του ασθενή. (Αντίθετα στο νεφρό, υπάρχει η εναλλακτική της Μονάδας Τεχνητού Νεφρού). Η ιατρική άνοιξε βηματισμό στις μεταμοσχεύσεις όταν ανακαλύφθηκε η ανοσοκατασταλτική ιδιότητα της κυκλοσπορίνης Α. Η κυκλοσπορίνη είναι αναστολέας της καλσινευρίνης και είναι ισχυρό ανοσοκατασταλτικό. Τα ανοσοκατασταλτικά φάρμακα καταστέλλουν τις ανεπιθύμητες ανοσολογικές αντιδράσεις (απόρριψη μοσχευμάτων, αυτοάνοσες αντιδράσεις κ.λ.π.) με διαφόρους μηχανισμούς. Οι μεταμοσχευμένοι ασθενείς πρέπει να παίρνουν ανοσοκατασταλτικά φάρμακα που τους επιτρέπουν να μην απορρίψουν το μόσχευμα γιατί το μόσχευμα είναι ένα ξένο όργανο.
Μεταμόσχευση και ανοσοκαταστολή
Όλοι οι μεταμοσχευμένοι ασθενείς είναι εξ’ορισμού ανοσοκατεσταλμένα άτομα. Στην Ελλάδα όπως και σε όλο τον κόσμο έχουμε ανοσοκατασταλμένους ασθενείς από παθήσεις, μεταμοσχεύσεις, λήψη ανοσοκατασταλτικών για τις μεταμοσχεύσεις και λήψη άλλων θεραπειών όπως είναι οι χημειοθεραπείες για τον καρκίνο και τα φάρμακα για ρευματοπάθειες. Συνολικά η χώρα έχει περίπου 250.000- 300.000 ανοσοκατασταλμένους ασθενείς που έχουν υψηλή προτεραιότητα στους προληπτικούς εμβολιασμούς, γιατί αντιμετωπίζουν σοβαρό κίνδυνο από τις λοιμώξεις.
Εξ’ ορισμού οι ανοσοκατασταλμένοι πρέπει να κάνουν το αντιγριπικό εμβόλιο, το εμβόλιο για τον κορονοϊό, τον πνευμονιόκοκκο κτλ, ακριβώς επειδή το ανοσοποιητικό τους σύστημα είναι εξασθενημένο.





